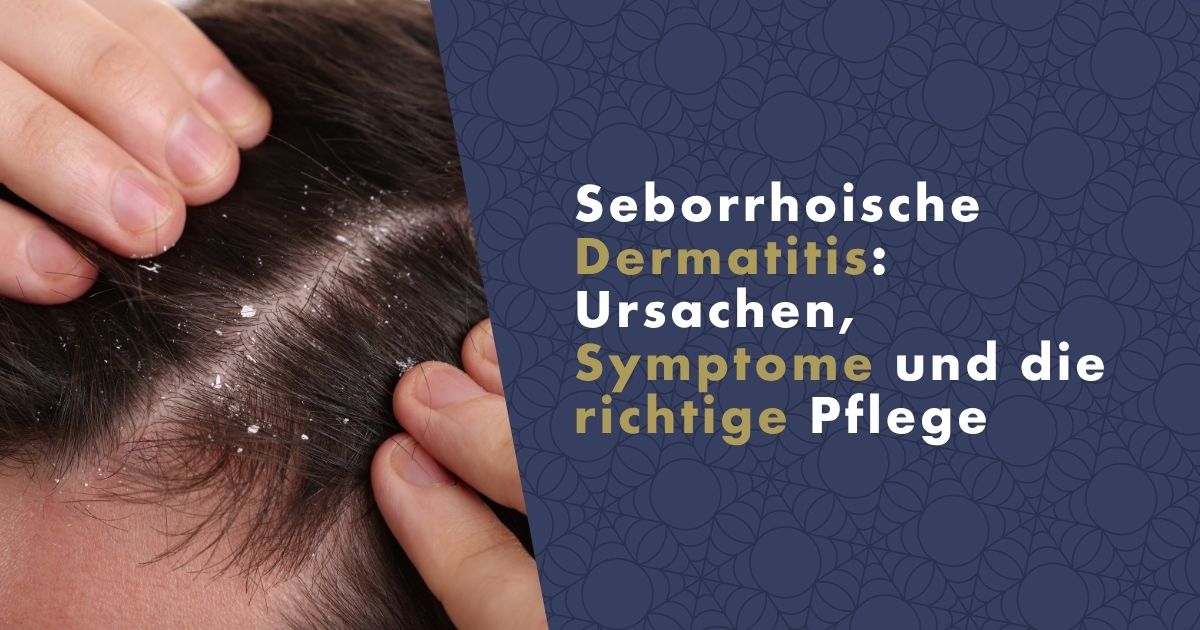
Kennen Sie das Gefühl? Sie blicken morgens in den Spiegel und entdecken schon wieder diese hartnäckigen, geröteten und juckenden Stellen, die von feinen, oft gelblichen Schuppen bedeckt sind. Ob im Gesicht, an den Nasenflügeln, in den Augenbrauen oder auf der Kopfhaut – diese Hautveränderungen scheinen einfach nicht dauerhaft verschwinden zu wollen und kehren in regelmäßigen Abständen zurück. Wenn Ihnen dieses Bild vertraut vorkommt, leiden Sie möglicherweise an einer weitverbreiteten, aber oft missverstandenen Hauterkrankung: Die seborrhoische Dermatitis ist ein chronisches Problem, das weltweit Millionen von Menschen betrifft und den Alltag sowie das Selbstbewusstsein der Betroffenen stark beeinträchtigen kann. Doch es gibt keinen Grund zum Verzweifeln.
Auch wenn sich diese spezifische Form der Hautentzündung nach heutigem Stand der Medizin nicht vollständig und für immer heilen lässt, so gibt es doch zahlreiche hochwirksame Methoden, um sehr gut damit zu leben. Mit dem richtigen Wissen über die Auslöser, einer angepassten Pflegeroutine und gezielten Behandlungsstrategien lassen sich die unangenehmen Symptome deutlich reduzieren und langfristig unter Kontrolle bringen. Lassen Sie uns gemeinsam herausfinden, was genau hinter diesem Phänomen steckt, wie Sie es zweifelsfrei erkennen, welche alltäglichen Faktoren die Symptome verschlimmern und – was am wichtigsten ist – wie Sie Ihrer Haut wieder zu mehr Balance und Ruhe verhelfen.
Das Wichtigste in Kürze
- Chronische Hauterkrankung – die seborrhoische Dermatitis betrifft etwa drei bis fünf Prozent der Bevölkerung und zeigt sich durch wiederkehrende entzündliche Prozesse auf der Haut.
- Typische Symptome – dazu gehören vor allem scharf begrenzte gerötete Hautflächen, fettig wirkende, gelbliche Schuppen und oft auch ein begleitender, mitunter starker Juckreiz.
- Zentrale Ursachen – ein Überwachstum des natürlich vorkommenden Hefepilzes Malassezia sowie eine gestörte Barrierefunktion und Immunantwort der Haut spielen eine wesentliche Rolle bei der Entstehung.
- Verschlimmernde Faktoren – emotionaler Stress, kaltes und trockenes Wetter, ungeeignete Kosmetika sowie bestimmte Medikamente und hormonelle Schwankungen können akute Schübe auslösen.
- Effektive Behandlungsmöglichkeiten – durch den gezielten Einsatz von antimykotischen Wirkstoffen, entzündungshemmenden Präparaten und einer sanften, auf die Hautbedürfnisse abgestimmten Pflege lässt sich das Hautbild langfristig kontrollieren.
Was ist eigentlich eine seborrhoische Dermatitis?
Die seborrhoische Dermatitis ist eine sehr häufige, chronisch-entzündliche Erkrankung der Haut, die sich vorzugsweise in Körperregionen mit einer hohen Dichte an Talgdrüsen manifestiert. Der Begriff „seborrhoisch" leitet sich vom lateinischen Wort „Sebum" für Talg ab, was bereits einen wesentlichen Hinweis auf die Natur dieser Erkrankung liefert. Die Talgdrüsen produzieren Fette, die unsere Haut normalerweise geschmeidig halten und vor dem Austrocknen sowie vor äußeren Einflüssen schützen. Bei Menschen, die von dieser spezifischen Dermatitis betroffen sind, gerät dieses sensible System jedoch aus dem Gleichgewicht. Die Erkrankung tritt am häufigsten im Gesicht auf, insbesondere in der T-Zone, also an der Stirn, rund um die Augenbrauen, an der Nasenwurzel und in den seitlichen Nasenfalten. Ebenso häufig ist die behaarte Kopfhaut betroffen, wo sie sich in milden Fällen als hartnäckige Schuppenbildung und in schwereren Fällen als stark juckende, verkrustete Herde zeigt. Weitere typische Bereiche sind der Bereich hinter den Ohren, die Gehörgänge selbst, die vordere Brustmitte über dem Brustbein sowie verschiedene Hautfalten wie die Achseln oder die Leistenregion.
Statistiken zufolge leiden etwa drei bis fünf Prozent der erwachsenen Bevölkerung an einer klinisch relevanten Form dieser Erkrankung. Dermatologen und Forscher gehen jedoch von einer weitaus höheren Dunkelziffer aus. Viele Betroffene verwechseln die Symptome mit vorübergehend trockener Haut, einer leichten allergischen Reaktion oder gewöhnlichen Schuppen und suchen daher oft keinen Facharzt auf. Wenn man die mildeste Form der Erkrankung – die einfache Kopfschuppung (Pityriasis simplex capitis) – in die Betrachtung einbezieht, könnte sogar bis zur Hälfte der gesamten Weltbevölkerung in irgendeiner Phase ihres Lebens von den Mechanismen dieser Erkrankung betroffen sein. Diese Erkrankung ist weder ansteckend, noch hat sie etwas mit mangelnder Hygiene zu tun – ein leider noch immer weitverbreiteter Irrglaube. Vielmehr handelt es sich um ein komplexes Zusammenspiel aus mikrobiologischer Besiedlung, individueller Hautbeschaffenheit und der körpereigenen Immunantwort. Wenn Sie mehr darüber erfahren möchten, wie Sie die Talgproduktion Ihrer Haut generell in Balance halten können, empfehlen wir Ihnen unseren ausführlichen Ratgeber zum Thema Wie pflegt man fettige Haut.

Wer leidet am häufigsten unter diesem Hautproblem?
Die seborrhoische Dermatitis ist eine Erkrankung, die keine Altersgrenzen kennt, sich jedoch typischerweise in zwei sehr spezifischen Lebensphasen bemerkbar macht. Zum einen tritt sie sehr häufig bei Säuglingen in den ersten drei Lebensmonaten auf. In dieser Phase ist sie allgemein unter dem volkstümlichen Begriff „Kopfgneis" bekannt. Die Ursache hierfür wird in den mütterlichen Hormonen vermutet, die vor der Geburt auf das Kind übertragen wurden und die Talgdrüsen des Babys vorübergehend stark stimulieren. In den allermeisten Fällen ist diese kindliche Form völlig harmlos, bereitet dem Säugling keinerlei Beschwerden wie Juckreiz und verschwindet im Laufe des ersten Lebensjahres von allein wieder, ohne Narben oder bleibende Schäden zu hinterlassen.
Die zweite große Welle von Neuerkrankungen betrifft Erwachsene; hier liegt der Altersgipfel meist zwischen dem 30. und 60. Lebensjahr. Interessanterweise zeigt die Statistik eine deutliche Geschlechterverteilung: Männer sind signifikant häufiger betroffen als Frauen. Mediziner führen dies auf den Einfluss männlicher Sexualhormone (Androgene) zurück, welche die Aktivität der Talgdrüsen maßgeblich steuern. Neben Alter und Geschlecht gibt es jedoch auch bestimmte Bevölkerungsgruppen und Vorerkrankungen, die mit einem drastisch erhöhten Risiko einhergehen. So leiden beispielsweise bis zu 85 Prozent der Patienten mit einer HIV-Infektion oder AIDS an einer oft sehr schweren Form der seborrhoischen Dermatitis, was die enorme Bedeutung eines intakten Immunsystems bei der Kontrolle dieser Hauterkrankung unterstreicht. Auch Menschen mit neurologischen Erkrankungen, allen voran der Parkinson-Krankheit, weisen eine auffällig hohe Prävalenz auf. Bei Parkinson-Patienten kommt es durch die Erkrankung des vegetativen Nervensystems oft zu einer veränderten Zusammensetzung und Menge des produzierten Hauttalgs, was einen idealen Nährboden für die Entstehung der Dermatitis bietet. Ebenso zeigen ethnische Unterschiede einen gewissen Einfluss; so tritt die Erkrankung bei Menschen afroamerikanischer Abstammung mit etwa 6,5 Prozent etwas häufiger auf als bei der hellhäutigen Bevölkerung.
Warum entsteht eine seborrhoische Dermatitis? Die wesentlichen Ursachen
Die exakte und allumfassende Ursache der seborrhoischen Dermatitis ist trotz jahrzehntelanger intensiver dermatologischer Forschung noch immer nicht bis ins letzte Detail geklärt. Die moderne Wissenschaft geht heute jedoch nicht mehr von einem einzigen Auslöser aus, sondern von einem multifaktoriellen Geschehen. Es ist das unglückliche Zusammentreffen mehrerer Faktoren, die zusammenkommen müssen, um das klinische Bild der Erkrankung auszulösen. Das Verständnis dieser Mechanismen ist entscheidend, um die Logik hinter den verschiedenen Behandlungsansätzen zu begreifen.

Ein zentraler Faktor in diesem mikrobiologischen Prozess ist ein winziger, lipophiler (fettliebender) Hefepilz namens Malassezia. Dieser Pilz ist an sich nichts Schlechtes oder Ungewöhnliches; er gehört zur normalen, gesunden Hautflora eines jeden Menschen und besiedelt unsere Hautoberfläche friedlich. Bei Menschen mit seborrhoischer Dermatitis kommt es jedoch zu einem starken Überwachstum dieses Pilzes. Malassezia ernährt sich mit Vorliebe von den Triglyceriden, die in unserem natürlichen Hauttalg enthalten sind. Bei der Verdauung dieser Fette spaltet der Pilz sie auf und hinterlässt als Abfallprodukt freie Fettsäuren, wie beispielsweise Ölsäure. Diese freien Fettsäuren dringen in die oberste Hautschicht ein und wirken dort extrem irritierend. Sie stören die empfindliche Hautbarriere und provozieren eine Entzündungsreaktion. Wenn Sie feststellen, dass Ihre Hautbarriere generell geschwächt ist, sollten Sie sich unbedingt ansehen, Wie pflegt man trockene Haut, um grundlegende Tipps zur Stärkung der Hautschutzschicht zu erhalten.
Neben dem Pilz spielt die individuelle Beschaffenheit der Hautzellen eine große Rolle. Bei Betroffenen funktioniert der natürliche Erneuerungsprozess der Epidermis nicht reibungslos. Die Zellen teilen sich zu schnell und reifen nicht korrekt heran, was zu einer fehlerhaften Verhornung führt. Anstatt einzeln und unsichtbar abgeschilfert zu werden, verklumpen die Hautzellen miteinander und bilden die sichtbaren, großen Schuppen. Hinzu kommt eine gestörte Immunantwort. Das Immunsystem der Betroffenen reagiert hyperaktiv auf die eigentlich harmlosen Stoffwechselprodukte des Malassezia-Pilzes. Es sendet Botenstoffe aus, die eine Entzündung auslösen – die Haut rötet sich, schwillt leicht an und beginnt zu jucken. Auch genetische Faktoren dürfen nicht ignoriert werden. Neueste Forschungen haben etwa elf spezifische Genmutationen identifiziert, die mit der Erkrankung in Verbindung gebracht werden. Diese Gene sind unter anderem für die Regulation des Immunsystems und die Aufrechterhaltung einer stabilen epidermalen Barriere verantwortlich. Eine Studie aus dem Jahr 2024 konnte sogar nachweisen, dass die seborrhoische Dermatitis über ein völlig einzigartiges genomisches Profil verfügt. Das bedeutet, sie ist eine eigenständige, komplexe Immunerkrankung mit ganz spezifischen Mechanismen, die sich fundamental von anderen entzündlichen Hautkrankheiten wie der Psoriasis (Schuppenflechte) oder der atopischen Dermatitis (Neurodermitis) unterscheidet.
Spezialpflege für empfindliche und gereizte Haut
Wie erkennen Sie, dass Sie von der seborrhoischen Dermatitis betroffen sind?
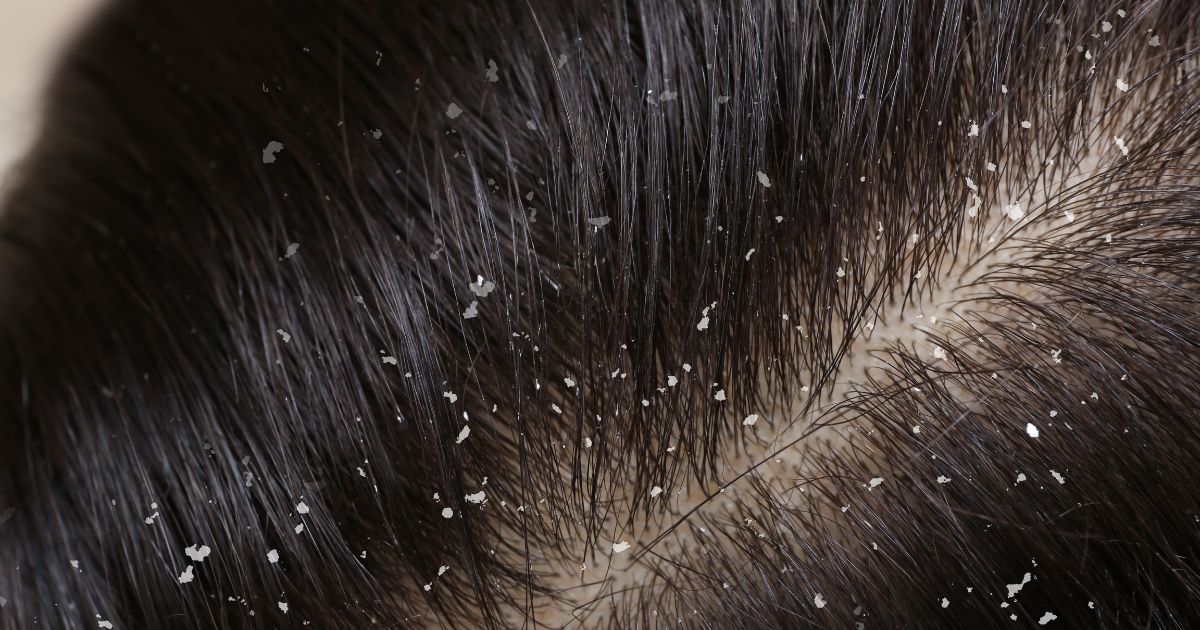
Die Diagnose einer seborrhoischen Dermatitis wird in der Regel vom Dermatologen anhand des typischen klinischen Erscheinungsbildes gestellt, da die Symptome sehr charakteristisch sind. Eines der auffälligsten Merkmale sind die scharf begrenzten, geröteten Hautflächen. Die Farbe dieser Rötungen kann variieren und reicht von einem blassen Lachsrosa bis hin zu einem intensiven, entzündlichen Gelbrot. Auf diesen Rötungen bilden sich die typischen Schuppen. Im Gegensatz zu den trockenen, weißen und rieselnden Schuppen, die man bei einer einfachen trockenen Kopfhaut findet, sind die Schuppen bei dieser Erkrankung meist etwas größer, haben eine gelbliche oder weißliche Färbung und wirken optisch sowie haptisch fettig oder ölig. Sie haften oft fest an der Haut oder an den Haarschäften und lassen sich nicht immer leicht abstreifen.
Ein weiteres, wenn auch nicht bei jedem Patienten zwingend auftretendes Symptom ist der Pruritus, also der Juckreiz. Dieser kann von leicht und sporadisch bis hin zu quälend und dauerhaft reichen. Das Kratzen verschafft zwar kurzfristig Erleichterung, beschädigt aber die ohnehin schon geschwächte Hautbarriere weiter, macht sie anfällig für Bakterien und kann zu schmerzhaften Sekundärinfektionen führen. Ein weiteres Kennzeichen ist der chronisch wiederkehrende (rezidivierende) Verlauf. Das bedeutet, die Erkrankung heilt fast nie dauerhaft von selbst aus, sondern verläuft in Schüben. Es gibt Phasen, in denen die Haut völlig erscheinungsfrei und gesund wirkt, die sich dann aber plötzlich, oft ausgelöst durch äußere oder innere Faktoren, wieder mit massiven Entzündungen und Schuppenbildungen abwechseln.
Besonderheiten bei Kindern und verschiedenen Hauttypen
Wie bereits erwähnt, zeigt sich die Erkrankung bei Säuglingen meist in den ersten Lebenswochen als dicke, gelblich-braune, fettige und fest haftende Schuppenschicht auf der Kopfhaut, dem sogenannten Kopfgneis. Im Gegensatz zur atopischen Dermatitis (Neurodermitis), die für Babys oft extrem quälend juckt und sie nachts nicht schlafen lässt, scheint der Kopfgneis die Kleinen in der Regel überhaupt nicht zu stören. Sie wirken zufrieden und glücklich, während paradoxerweise meist die Eltern diejenigen sind, die sich große Sorgen um das optische Erscheinungsbild machen. Bei Menschen mit dunkleren Hauttypen (Skin of Color) kann sich die seborrhoische Dermatitis optisch deutlich anders präsentieren. Die klassische Rötung (Erythem) ist auf dunkler Haut oft schwer zu erkennen. Stattdessen nimmt die betroffene Haut oft einen bräunlichen, aschgrauen oder leicht violetten bis purpurfarbenen Farbton an. Ein großes Problem bei dunkleren Hauttypen ist zudem die postinflammatorische Hypo- oder Hyperpigmentierung: Selbst wenn die eigentliche Entzündung und Schuppung erfolgreich behandelt wurden, bleiben oft helle oder dunkle Flecken auf der Haut zurück, die Monate brauchen können, um wieder zu verblassen und sich dem normalen Hautton anzugleichen.
Abgrenzung zu anderen Hauterkrankungen
Da die Haut nur über ein begrenztes Repertoire an Reaktionsmöglichkeiten verfügt, kann die seborrhoische Dermatitis leicht mit anderen dermatologischen Krankheitsbildern verwechselt werden. Eine genaue Differenzialdiagnose durch einen Facharzt ist daher unerlässlich, um die richtige Therapie einzuleiten. Eine der häufigsten Verwechslungen geschieht mit der Psoriasis (Schuppenflechte). Auch die Psoriasis verursacht rote Plaques mit Schuppen. Allerdings sind die Ränder bei der Psoriasis meist noch schärfer begrenzt, die Schuppen sind trocken, silbrig-weiß und bluten punktförmig, wenn man sie abkratzt (das sogenannte Auspitz-Phänomen). Zudem tritt Psoriasis typischerweise eher an den Streckseiten der Gelenke (Ellbogen, Knie) und am unteren Rücken auf, auch wenn ein Befall der Kopfhaut ebenfalls sehr häufig ist.
Die atopische Dermatitis (Neurodermitis) ist eine weitere Erkrankung, die ähnlich aussehen kann. Sie ist jedoch meist mit einem weitaus massiveren, oft unerträglichen Juckreiz verbunden und betrifft bei Erwachsenen typischerweise die Beugeseiten der Gelenke (Kniekehlen, Armbeugen) sowie den Hals und das Gesicht. Neurodermitis-Patienten haben generell eine extrem trockene Haut, während die Haut bei Seborrhoe eher fettig ist. Um die Haut bei Neurodermitis oder extremer Trockenheit optimal zu versorgen, ist eine reichhaltige Pflege wie die Natürliche pflegende Körpercreme AtopCare 330 ml von enormer Bedeutung, da sie hilft, die fehlenden Lipide aufzufüllen. Auch die Rosacea kann im Gesicht ähnliche Rötungen verursachen, insbesondere auf den Wangen und der Nase. Bei der Rosacea fehlen jedoch in der Regel die charakteristischen fettigen Schuppen; stattdessen stehen erweiterte Äderchen (Teleangiektasien) und entzündliche Pusteln im Vordergrund. Schließlich müssen auch reine Pilzinfektionen (Tinea) ausgeschlossen werden, die sich oft durch ringförmige, sich nach außen ausbreitende Rötungen mit starker Schuppung am Rand auszeichnen.
Welche Faktoren verschlimmern die seborrhoische Dermatitis?
Auch wenn die genetische Veranlagung und die Besiedlung mit dem Malassezia-Pilz die Grundvoraussetzungen für die Erkrankung sind, so bestimmen doch meist äußere und innere Triggerfaktoren, wann genau ein akuter Schub ausbricht und wie schwer dieser verläuft. Das Wissen um diese Faktoren ist ein entscheidender Vorteil bei der Linderung der Symptome. Zu den wichtigsten äußeren Einflüssen zählt das Wetter. Die meisten Patienten berichten von einer massiven Verschlechterung ihrer Haut in den kalten Herbst- und Wintermonaten. Die Kombination aus eisiger, windiger Außenluft und extrem trockener Heizungsluft in den Innenräumen entzieht der Haut rasant Feuchtigkeit, macht die Barriere brüchig und fördert Mikrorisse. Im Sommer hingegen sorgt die moderate UV-Strahlung der Sonne oft für eine deutliche Linderung, da UV-Licht das Wachstum des Hefepilzes hemmt und eine leicht immunsuppressive (entzündungshemmende) Wirkung auf die Haut ausübt. Auch reizende Substanzen im Alltag spielen eine große Rolle. Aggressive Shampoos mit starken Tensiden (wie Sodium Laureth Sulfate), stark parfümierte Duschgele oder alkoholhaltige Gesichtswässer zerstören den empfindlichen Säureschutzmantel der Haut und provozieren eine überschießende Talgproduktion als Gegenreaktion. Wie Sie solche Fehler vermeiden, erfahren Sie in unserem Beitrag Wie reinigt man die Haut richtig.
Noch gravierender als die äußeren Faktoren sind oft die inneren, psychologischen und physiologischen Auslöser. An erster Stelle steht hier der Stress. Ob beruflicher Druck, familiäre Probleme oder emotionale Belastungen – Stress führt zu einer erhöhten Ausschüttung des Hormons Cortisol. Cortisol wiederum stimuliert die Talgdrüsen zu einer massiven Überproduktion von Fett, was dem Malassezia-Pilz ideale Wachstumsbedingungen bietet und die Entzündungskaskade in Gang setzt. Auch chronische Müdigkeit und ein Mangel an erholsamem Schlaf schwächen das Immunsystem und machen den Körper anfälliger für Entzündungen. Hormonelle Schwankungen, etwa während der Pubertät, der Menstruation oder bei bestimmten endokrinologischen Erkrankungen, können das Hautbild ebenfalls drastisch verschlechtern. Darüber hinaus gibt es bestimmte Medikamente, die als bekannte Trigger gelten. Dazu gehören unter anderem Präparate, die in den Dopamin-Stoffwechsel eingreifen, bestimmte Immunsuppressiva oder auch Lithium, welches in der Psychiatrie eingesetzt wird.
Nicht zuletzt spielt der moderne Lebensstil eine entscheidende Rolle. Eine Ernährung, die reich an hochverarbeiteten Lebensmitteln, raffiniertem Zucker, Transfetten und einfachen Kohlenhydraten ist, fördert systemische Entzündungen im gesamten Körper, die sich unweigerlich auch auf der Haut manifestieren. Interessante wissenschaftliche Beobachtungen haben gezeigt, dass Menschen, die sehr viel frisches Obst und Gemüse konsumieren, ein um bis zu 25 Prozent geringeres Risiko haben, schwere Schübe einer seborrhoischen Dermatitis zu erleiden. Auch Übergewicht und starkes Schwitzen (Hyperhidrose) können die Symptome verschlimmern, insbesondere in den Hautfalten, da sich in dem feucht-warmen Milieu Pilze und Bakterien explosionsartig vermehren können. Eine unzureichende oder falsche Hautpflege tut ihr Übriges: Wer sein Gesicht zu oft und zu aggressiv wäscht, trocknet die Haut aus; wer es hingegen vernachlässigt, lässt dem Talg und den Pilzen freie Bahn.
Intensive Nährstoffe für die tägliche Hautbarriere
Wie lässt sich die seborrhoische Dermatitis behandeln und langfristig kontrollieren?
Die wichtigste Erkenntnis gleich vorweg: Da die seborrhoische Dermatitis eine chronische Natur besitzt, gibt es keine Wundertablette und keine magische Creme, die das Problem mit einer einzigen Anwendung für immer aus der Welt schafft. Das primäre Ziel jeder Therapie ist es daher nicht, die Krankheit zu „heilen", sondern die Symptome so weit zu lindern, dass sie im Alltag nicht mehr stören, und die schubfreien Phasen (Remissionen) so lang wie möglich auszudehnen. Die Wahl der richtigen Therapieform hängt maßgeblich vom Schweregrad der Entzündung und von den betroffenen Körperregionen ab. Generell bevorzugen Dermatologen bei dieser Erkrankung leichte Texturen. Schwere, extrem fettige Salben oder Pasten sind kontraproduktiv, da sie die Poren verstopfen, einen Okklusionseffekt (Wärmestau) erzeugen und das Wachstum des fettliebenden Hefepilzes noch weiter anheizen. Stattdessen greift man zu leichten Gelen, wässrigen Lösungen, sanften Emulsionen oder speziellen Schaumpräparaten.
Die Basis der medizinischen Behandlung bilden in den meisten Fällen antimykotische Präparate, also Mittel gegen Pilzinfektionen. Da das Überwachstum von Malassezia der treibende Motor der Entzündung ist, muss dieser Pilz zunächst dezimiert werden. Wirkstoffe wie Ketoconazol (meist in ein- bis zweiprozentiger Konzentration) sind der Goldstandard. Sie werden als Creme für das Gesicht oder als medizinisches Shampoo für die Kopfhaut verschrieben. In der Akutphase wendet man sie meist zwei- bis dreimal wöchentlich über einen Zeitraum von zwei bis vier Wochen an. Danach geht man in eine Erhaltungstherapie über und nutzt das Präparat nur noch einmal pro Woche oder alle 14 Tage, um einen Rückfall zu verhindern. Alternativ kommen Wirkstoffe wie Clotrimazol, Ciclopirox oder Zinkpyrithion zum Einsatz. Letzteres findet sich in vielen frei verkäuflichen Anti-Schuppen-Shampoos und hat den Vorteil, dass es nicht nur gegen Pilze, sondern auch gegen bestimmte Bakterien wirkt.
Wenn die Entzündung jedoch sehr stark ausgeprägt ist, die Haut feuerrot leuchtet und unerträglich juckt, reichen Antimykotika allein oft nicht aus, um die akuten Symptome schnell genug zu lindern. In diesen Akutphasen greifen Ärzte vorübergehend zu topischen Kortikosteroiden. Kortison ist ein extrem starker, körpereigener Entzündungshemmer. Für das Gesicht verwendet man ausschließlich schwache Kortikoide (Klasse I, z. B. Hydrocortisonacetat), um Nebenwirkungen zu minimieren. Auf der robusteren Kopfhaut oder am Körper können kurzzeitig auch mittelstarke bis starke Präparate angewendet werden. Es ist jedoch von essenzieller Wichtigkeit, Kortisonpräparate nur exakt nach ärztlicher Anweisung und niemals dauerhaft über Wochen hinweg anzuwenden. Eine chronische Anwendung führt unweigerlich zu einer Ausdünnung der Haut (Atrophie), einer Erweiterung der Blutgefäße (Teleangiektasien) und kann im schlimmsten Fall eine kortisoninduzierte Rosacea oder periorale Dermatitis auslösen. Sobald die akute Rötung abgeklungen ist, muss das Kortison ausgeschlichen werden.

Innovative Behandlungsansätze und spezielle Pflege
Für Patienten, die Kortison nicht vertragen oder bei denen es aufgrund der Lokalisation (z. B. Augenlider) zu riskant ist, bieten sogenannte Calcineurininhibitoren eine hervorragende Alternative. Wirkstoffe wie Pimecrolimus oder Tacrolimus unterdrücken die Immunantwort der Haut lokal und hochspezifisch, ohne das Risiko einer Hautverdünnung mit sich zu bringen. Sie brennen beim ersten Auftragen oft leicht, sind aber für die langfristige Kontrolle im Gesichtsbereich bestens geeignet. Bevor jedoch Cremes oder Wirkstoffe überhaupt in die Haut eindringen können, müssen oft erst die dicken, verkrusteten Schuppenpanzer entfernt werden. Hier kommen keratolytische (schuppenlösende) Substanzen zum Einsatz. Salicylsäure in einer Konzentration von zwei bis fünf Prozent ist hier sehr effektiv. Sie weicht die Verbindungen zwischen den toten Hautzellen auf, sodass diese sich sanft abwaschen lassen. Auch Schwefelpräparate oder Azelainsäure werden mit großem Erfolg eingesetzt, da sie nicht nur schuppenlösend, sondern gleichzeitig auch leicht entzündungshemmend und antimikrobiell wirken.
Die moderne Dermatologie entwickelt stetig neue, vielversprechende Ansätze. Eine spannende Methode ist beispielsweise die Kombination aus intensiv gepulstem Licht (IPL) und hochkonzentrierter Salicylsäure. Studien haben gezeigt, dass IPL-Behandlungen die Kollagenproduktion anregen, tiefe Entzündungen reduzieren und sogar den Malassezia-Pilz direkt bekämpfen können, während gleichzeitig die Talgproduktion gedrosselt wird. Auch auf dem medikamentösen Sektor gibt es Neuigkeiten: Der Wirkstoff Roflumilast, der ursprünglich aus der Behandlung von chronischen Lungenerkrankungen stammt, zeigt in Schaumform auf der Haut aufgetragen spektakuläre Ergebnisse bei der Abheilung hartnäckiger seborrhoischer Ekzeme.
Neben der reinen Medizin spielt die tägliche kosmetische Pflege eine überragende Rolle. Wer seine Haut mit aggressiven Seifen malträtiert, zerstört jeden therapeutischen Erfolg. Für die Reinigung des Gesichts sollten ausschließlich extrem milde, pH-hautneutrale Syndets oder spezielle Mizellenlösungen verwendet werden. Wer auf der Suche nach einer sanften Reinigung ist, sollte sich die Natürliche Seife für empfindliche Haut AtopCare genauer ansehen, die speziell für irritierte Hautbarrieren konzipiert wurde. Nach der Reinigung benötigt die Haut Feuchtigkeit, aber kein schweres Fett. Leichte, beruhigende Lotionen oder ein paar Tropfen eines verträglichen Öls, wie das Natürliche Pflege-Körperöl AtopCare 200 ml, können helfen, die Feuchtigkeit in der Haut einzuschließen, ohne die Poren zu versiegeln.
Was können Sie selbst im Alltag tun?
Die medizinische Behandlung ist nur ein Teil der Lösung. Die wahre Herausforderung und gleichzeitig Ihre größte Chance liegt in der täglichen Routine. Sie selbst haben einen enormen Einfluss darauf, wie oft und wie schwer die seborrhoische Dermatitis bei Ihnen auftritt. Der erste Schritt ist die konsequente Umstellung Ihrer Hautpflege. Verbannen Sie alles aus Ihrem Badezimmer, was stark parfümiert ist, große Mengen an Alkohol (Alcohol denat.) enthält oder mechanische Peeling-Körner aufweist, die die Haut aufkratzen. Waschen Sie Ihr Gesicht nur mit lauwarmem, niemals mit heißem Wasser. Tupfen Sie die Haut nach dem Waschen mit einem weichen Handtuch sanft trocken – rubbeln Sie niemals! Die mechanische Reibung stimuliert die Durchblutung und kann sofort neue Rötungen provozieren.
Ein weiterer, oft völlig unterschätzter Aspekt ist die Ernährung. Auch wenn es keine offizielle „Seborrhoe-Diät" gibt, so zeigt die klinische Erfahrung doch deutlich, dass eine entzündungshemmende Ernährung das Hautbild maßgeblich verbessern kann. Reduzieren Sie radikal Ihren Konsum von Industriezucker, Weißmehlprodukten und stark verarbeiteten Fertiggerichten. Diese Lebensmittel treiben den Blutzuckerspiegel in die Höhe und fördern Entzündungsprozesse im Gewebe. Setzen Sie stattdessen auf eine bunte, mediterrane Ernährung mit viel frischem Gemüse, Beeren, Nüssen und hochwertigen Omega-3-Fettsäuren (aus fettem Seefisch oder Leinöl). Omega-3-Fettsäuren sind natürliche Entzündungshemmer und unterstützen die Hautbarriere von innen heraus. Um die Hautstruktur und das Bindegewebe zusätzlich zu stärken, kann auch die Einnahme von hochwertigen Nahrungsergänzungsmitteln sinnvoll sein. Erfahren Sie mehr darüber in unserem Artikel Das beste Kollagen für Haut und Haare. Auch das Spurenelement Zink, eingenommen in einer Dosierung von etwa fünf bis 15 mg pro Tag, hat sich bei vielen Patienten als sehr hilfreich erwiesen, da es die Wundheilung fördert und das Immunsystem reguliert.

Der vielleicht wichtigste, aber auch am schwersten umzusetzende Rat betrifft das Stressmanagement. Da Stress einer der Hauptauslöser für akute Schübe ist, müssen Sie Wege finden, um im Alltag regelmäßig „herunterzufahren". Ob das nun durch tägliche Spaziergänge in der Natur, autogenes Training, Yoga, Meditation oder einfach durch das Lesen eines guten Buches geschieht, bleibt Ihren persönlichen Vorlieben überlassen. Wichtig ist nur, dass Sie Ihrem Körper signalisieren, dass er aus dem ständigen Alarmzustand heraustreten darf. Achten Sie zudem auf ausreichend Schlaf. Im Schlaf schüttet der Körper Wachstumshormone aus, die für die Reparatur von Zellschäden unerlässlich sind. Wer chronisch zu wenig schläft, beraubt seine Haut der wichtigsten Regenerationsphase.
Fazit: Ein Leben in Balance trotz Hautproblemen
Die Diagnose einer seborrhoischen Dermatitis mag im ersten Moment frustrierend klingen, vor allem wenn man begreift, dass sie einen vermutlich ein Leben lang in der einen oder anderen Form begleiten wird. Doch es ist wichtig, die Perspektive zu wechseln: Es handelt sich um ein kosmetisch oft störendes, aber medizinisch in aller Regel völlig harmloses Problem. Mit einer klugen Kombination aus ärztlicher Begleitung, den richtigen pflegenden und medizinischen Wirkstoffen und einem bewussten, stressreduzierten Lebensstil lässt sich diese Erkrankung hervorragend beherrschen. Lassen Sie sich von Rückschlägen nicht entmutigen. Ein neuer Schub bedeutet nicht, dass Ihre bisherige Pflege falsch war oder nichts bringt; es ist schlichtweg die Natur dieser chronischen Krankheit, auf Schwankungen im Leben zu reagieren. Lernen Sie, auf die Signale Ihrer Haut zu hören. Sie ist der Spiegel Ihrer Seele und Ihres körperlichen Befindens. Wenn die Haut wieder mit Rötungen und Schuppen reagiert, fragen Sie sich: War ich in letzter Zeit extremem Stress ausgesetzt? Habe ich mich schlecht ernährt? Habe ich ein neues, reizendes Produkt verwendet? Durch aufmerksame Selbstbeobachtung werden Sie zum Experten für Ihre eigene Haut und können frühzeitig gegensteuern, bevor ein kleiner roter Fleck zu einem großflächigen, schuppenden Ekzem heranwächst. Zögern Sie nicht, bei Unklarheiten oder einer plötzlichen Verschlechterung stets Ihren Dermatologen zurate zu ziehen – gemeinsam finden Sie den Weg zurück zu einer ruhigen, ausbalancierten und gesunden Haut.
Häufig gestellte Fragen
Was ist eine seborrhoische Dermatitis?
Es handelt sich um eine chronische, entzündliche Hauterkrankung, die vor allem Hautareale mit vielen Talgdrüsen betrifft. Sie äußert sich durch scharf begrenzte, gerötete und oft juckende Stellen, die mit fettigen, gelblichen oder weißlichen Schuppen bedeckt sind. Typische betroffene Stellen sind das Gesicht, die Kopfhaut, der Brustbereich und verschiedene Hautfalten.
Wie viele Menschen leiden unter seborrhoischer Dermatitis?
Man geht davon aus, dass etwa drei bis fünf Prozent der erwachsenen Bevölkerung an einer klinisch sichtbaren Form leiden. Wenn man jedoch die mildeste Ausprägung, die einfache Kopfschuppung, hinzurechnet, kann fast die Hälfte aller Menschen im Laufe ihres Lebens davon betroffen sein.
Wer ist am häufigsten von der Erkrankung betroffen?
Die Erkrankung tritt typischerweise in zwei Altersgruppen auf: bei Säuglingen in den ersten drei Lebensmonaten (bekannt als Kopfgneis) und bei Erwachsenen zwischen dem 30. und 60. Lebensjahr. Dabei sind Männer statistisch gesehen häufiger betroffen als Frauen.
Was sind die Hauptursachen für die Entstehung?
Die Erkrankung entsteht durch ein komplexes Zusammenspiel mehrerer Faktoren. Dazu gehören das Überwachstum des natürlich auf der Haut vorkommenden Hefepilzes Malassezia, eine gestörte Barrierefunktion der Hautzellen, eine überschießende Immunreaktion des Körpers sowie bestimmte genetische Veranlagungen.
Ist die Erkrankung direkt vererbbar?
Es gibt keine direkte, klassische Vererbung nach den Mendelschen Regeln. Allerdings besteht eine deutliche genetische Prädisposition. Wissenschaftler haben etwa elf Gene identifiziert, die mit der Erkrankung in Verbindung stehen, was bedeutet, dass die Neigung dazu innerhalb von Familien gehäuft auftreten kann.
Quellen
- Arcutis Biotherapeutics (2024) 'New Research Reveals Genomic Profile of Seborrheic Dermatitis and Answers Key Questions on Immune Response and Skin Barrier Dysfunction', Pressemitteilung, 9. März.
- Földesová, J. (2018) 'Současné trendy v terapii seboroické dermatitidy', Dermatologie pro praxi, 12(4), S. 173–176.
- Gu, R.L. und Wang, S.Q. (2020) 'Clinical study on treatment of facial seborrheic dermatitis with intense pulsed light combined with 30% supramolecular salicylic acid', Clinics (Sao Paulo), 75, S. e1875.





